Hipomineralización en dientes deciduos y permanentes
Érika Vianney Rosales Hinojosa, Julieta Sarai Becerra Ruiz
Ver en el PDF
El término hipomineralización se refiere, en los órganos dentarios, a un defecto en la estructura del esmalte que se puede originar desde el final del embarazo de la madre hasta los primeros 4 años de edad. Esto se debe a estímulos sistémicos y genéticos que pueden actuar en conjunto provocando alteraciones durante las fases en las que se desarrolla el esmalte de los dientes. Que el defecto se manifieste clínicamente en la cavidad oral dependerá de la duración, la fuerza y el momento en que se presenten estos estímulos; además, su grado de severidad puede variar (Silva et al., 2016).
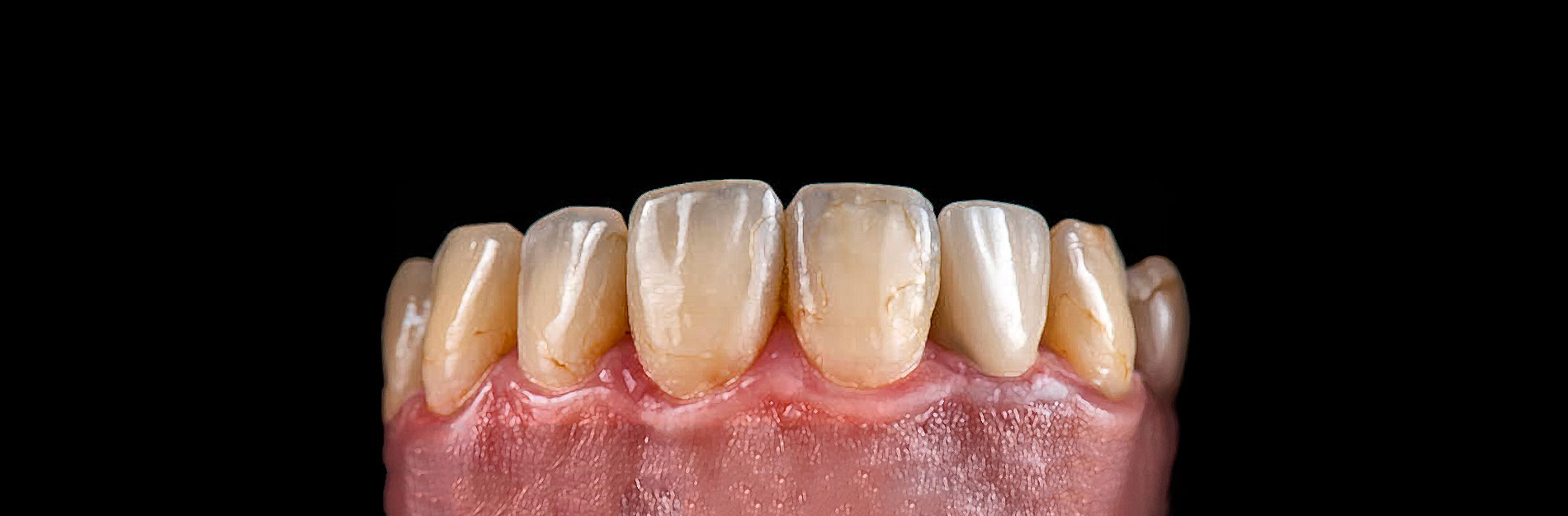
Cuando un diente tiene hipomineralización se pueden observar opacidades o manchas que van desde el color blanco opaco hasta un amarillo o marrón, y pueden o no ir acompañadas de hipersensibilidad dental. Además, el esmalte de estos dientes es muy propenso a presentar fracturas, lesiones de caries y pérdidas prematuras ya que, al tener menos minerales en su estructura, se vuelve más poroso, débil y difícil de mantener en buenas condiciones (Negre-Barber et al., 2018).
Este defecto se observa principalmente en molares e incisivos permanentes, por lo que se ha denominado hipomineralización molar incisivo (HMI) o hipomineralización incisivo molar; sin embargo, también se presenta en segundos molares temporales y en otros dientes permanentes como premolares o segundos molares (Sosa-Soto et al., 2022).
Últimamente, las hipomineralizaciones se presentan con mayor frecuencia en la consulta odontológica y se han vuelto un gran desafío para los profesionales de la salud oral, especialmente para los odontopediatras, ya que son los encargados de cuidar la salud dental y oral tanto de los niños como adolescentes.
Esta condición dental puede causar problemas funcionales, estéticos y psicológicos, por lo que resulta primordial que nuestra población esté informada sobre este defecto, ya que su detección y diagnóstico temprano permitirá un manejo adecuado y preventivo para posibles complicaciones (Bussaneli et al., 2022).
EPIDEMIOLOGÍA
Se han reportado prevalencias de casos de HMI a nivel mundial que oscilan de un 3 % a un 22 % con diferencias entre países y regiones. En el continente americano se ha reportado una prevalencia del 15.3 % (Lopes et al., 2021).
En México se han reportado datos de diferentes estados de la república y se han obtenido prevalencias diferentes, como se puede observar en la Tabla 1; esto puede deberse a que la HMI es de etiología multifactorial, lo que quiere decir que para su desarrollo intervienen distintos factores, entre ellos los genéticos y los ambientales como, por ejemplo, la exposición a toxinas.
Este defecto del esmalte puede afectar tanto a la dentición permanente como a la temporal, ya que los ameloblastos, que son las células encargadas de la formación del esmalte, son muy sensibles y se ven comprometidos ante cualquier estímulo, sea local o sistémico (Bussaneli et al., 2022).
Los factores causantes de HMI aún no se determinan por completo; existen diferentes hipótesis sobre su etiología de las cuales se infieren las alteraciones que pueden ocurrir durante el embarazo y los primeros cuatro años de vida.
Estas pueden ser, por ejemplo, enfermedades durante la primera infancia y sus consecuencias (como la fiebre), medicamentos ingeridos en el primer año de vida (principalmente antibióticos), entre otras (Bekes, 2021).
En diversos estudios se ha reportado una correlación entre HMI y bajo peso al nacer, parto por cesárea, parto prematuro o complicaciones durante el mismo (Lygidakis et al., 2022).
Una vez que el bebé nace y durante sus primeros años de vida, los principales factores que pueden causar este defecto son: enfermedades como sarampión, infección del tracto urinario, bronquitis, otitis, neumonía y asma, entre otras (Tabla 2)(Lygidakis et al., 2022).
FISIOPATOLOGÍA DE LA HIPOMINERALIZACIÓN
Según ciertos autores, el desarrollo de esta afección comienza por un desequilibrio que ocurre principalmente durante la fase de maduración de los ameloblastos, pero cuando estos, que son células muy sensibles a cualquier estímulo, se encuentran amenazados, comienzan a tener una secreción alterada de proteínas que puede llegar a causar la muerte de algunos de ellos; así, clínicamente, el esmalte se manifestará con defectos cualitativos que podrán observarse como opacidades bien delimitadas, de colores que van desde el blanco opaco hasta el amarillo o marrón. El defecto en la estructura del esmalte se debe a la disminución de los componentes inorgánicos y a una mineralización disminuida.
TRATAMIENTOS PARA HMI
Existen diversas opciones terapéuticas y cada una representa un reto debido a la variabilidad en la apariencia clínica y a las necesidades individuales de tratamiento. La elección de la opción adecuada debe hacerse de manera individual, considerando la gravedad de las lesiones, los síntomas del órgano dentario afectado, la edad y las expectativas del paciente o sus tutores.
Existen tratamientos preventivos y correctivos para atender las hipomineralizaciones. Dentro de los tratamientos preventivos, algunos ejemplos son el empleo de pastas dentales que contengan CCP-ACP (fosfopéptido de la caseína con calcio y fosfato amorfo), el uso de selladores de fosas y fisuras como manejo preventivo de fracturas poseruptivas o lesiones de caries atípicas; o bien, el empleo de fluoruro de amino de plata que, además de funcionar como cariostático, ayuda a disminuir la hipersensibilidad; todos estos compuestos ayudarán a prevenir fracturas poseruptivas, el desarrollo de lesiones cariosas y, además, contribuirán a disminuir la hipersensibilidad que este defecto de estructura del esmalte puede llegar a provocar en la mayoría de los casos.
Cuando se trata de casos más severos, debemos de proceder al uso de tratamientos restauradores, como pueden ser las restauraciones con ionómeros de vidrio, ionómeros de vidrio modificados con resina o con partículas de zirconia, el uso de resinas compuestas u otros materiales de restauración, según sea el caso; también podemos recurrir al uso de coronas de acero-cromo, restauraciones indirectas, entre otros, o bien considerar la extracción del órgano dentario severamente afectado, siempre y cuando contemos con los requisitos ortodóncicos adecuados para un manejo oportuno posterior a la extracción. En su mayoría, estos tratamientos nos permitirán devolver la estructura del diente que se perdió en un 100 %, además de mantener su salud y función.
Debido a que el esmalte hipomineralizado cuenta con propiedades mecánicas más bajas además de valores disminuidos en dureza y módulo de elasticidad, todo ello podría considerarse limitante al momento de decidir cuál material de restauración es el ideal para llevar a cabo un tratamiento exitoso (Elhennawy y Schwendicke, 2016).
Dentro de los efectos secundarios de estos tratamientos es importante considerar el ciclo restaurador repetitivo, ya que el esmalte hipomineralizado, al ser más poroso y poseer una menor cantidad de mineral, impide una correcta adhesión, por lo que es importante realizar una remoción completa del esmalte dañado para asegurar mayor longevidad a la restauración, con lo que se evitan restauraciones atípicas y se pone en consideración la rentabilidad en la toma de decisiones clínicas bien fundamentadas.
OTRAS CONDICIONES QUE AFECTAN LA ESTRUCTURA DENTAL
Existen otros defectos en el esmalte que pueden llegar a confundirse con HMI debido a que también se presentan clínicamente como manchas en los dientes. Los defectos a considerar son:
1. La amelogénesis imperfecta, una enfermedad genética que afecta la estructura del esmalte, en la que los dientes son pequeños y quebradizos.
2. La fluorosis dental, que es más frecuente en los dientes permanentes que en los dientes de leche y en la que los dientes muestran decoloraciones como manchas blancas que pueden estar acompañadas de pequeñas estrías; se debe al consumo excesivo de fluoruro durante el periodo de formación del diente. La fluorosis no afecta la función del diente ni causa dolor (Ortiz-Madaleno y Pozos-Guillen, 2024).
3. La hipoplasia del esmalte, que es un defecto de desarrollo caracterizado por una menor cantidad de esmalte dental de lo normal. En las hipoplasias, los dientes más afectados son los incisivos y los caninos superiores (Almulhim, 2021).
Debido a que existen muchos cambios en el aspecto del esmalte dental, es recomendable acudir a consulta odontológica, o con un especialista, para obtener un diagnóstico certero con la finalidad de recibir el tratamiento adecuado que mejore la calidad de vida de las personas que padecen cualquiera de estas situaciones.
CONCLUSIÓN
La HMI afecta principalmente a uno o más primeros molares permanentes y puede o no afectar a los incisivos permanentes. Las principales causas de la hipomineralización son factores ambientales, biológicos y sistémicos.
En este defecto del esmalte existe una disminución de los componentes inorgánicos y una escasa mineralización, lo que aumenta la posibilidad de desarrollar caries dental e hipersensibilidad. Además, los dientes con hipomineralización son más propensos a quebrarse.
Es importante diferenciar esta patología de otras condiciones que afectan también la estructura del esmalte. Debido al aumento de la prevalencia de esta afección en años recientes, es necesaria una mejor comprensión por parte de la población de los aspectos involucrados en ella y en otros defectos del esmalte dental.
El conocimiento del tema podría incitar a la población a acudir a consultas dentales y a ejercer medidas preventivas y de protección adecuadas con la finalidad de aumentar su calidad de vida.
REFERENCIAS
Almulhim B (2021). Molar and Incisor Hypomineralization. J Nepal Med Assoc 59(235):295-302.
Bekes K (2021). Molar incisor hypomineralization: A clinical guide to diagnosis and treatment. Vienna. Austria: Springer Nature.
Bussaneli DG, Vieira AR, Santos-Pinto L and Restrepo M (2022). Molar-incisor hypomineralisation: an updated view for aetiology 20 years later. Eur Arch Paediatr Dent 23(1):193-198.
Elhennawy K and Schwendicke F (2016). Managing molar-incisor hypomineralization: A systematic review. J Dent 55:16-24.
Lopes LB, Machado V, Mascarenhas P, Mendes JJ and Botelho J (2021). The prevalence of molar-incisor hypomineralization: a systematic review and meta-analysis. Sci Rep 11(1):22405.
Lygidakis NA, Garot E, Somani C, Taylor GD, Rouas P and Wong FSL (2022). Best clinical practice guidance for clinicians dealing with children presenting with molar-incisor-hypomineralisation (MIH): an updated European Academy of Paediatric Dentistry policy document. Eur Arch Paediatr Dent 23(1):3-21.
Negre-Barber A, Montiel-Company JM, Catalá-Pizarro M and Almerich-
Silla JM (2018). Degree of severity of molar incisor hypomineralization and its relation to dental caries. Sci Rep 8(1):1248.
Ortiz-Magaleno M y Pozos-Guillén A (2024). Flúor en el agua: riesgos y beneficios para la salud. Elementos 135:41-48. https://elementos.buap.mx/directus/storage/uploads/00000009964.pdf.
Silva MJ, Scurrah KJ, Craig JM, Manton DJ and Kilpatrick N (2016). Etiology of molar incisor hypomineralization-A systematic review. Community Dent Oral Epidemiol 44(4):342-353.
Sosa-Soto J, Padrón-Covarrubias AI, Márquez-Preciado R, Ruiz-Rodríguez S, Pozos-Guillén A, Pedroza-Uribe IM and Garrocho-Rangel A (2022). Molar incisor hypomineralization (MIH): prevalence and degree of severity in a Mexican pediatric population living in an endemic fluorosis area. J Public Health Dent 82(1):3-10.